स्तन वृद्धि: स्तन हाइपोट्रोफी को उपचार
सामग्रीहरू:
परिभाषा, उद्देश्य र सिद्धान्तहरू
स्तनको हाइपोप्लासिया रोगीको आकारविज्ञानको सम्बन्धमा अविकसित स्तनको मात्रा द्वारा परिभाषित गरिएको छ। यो यौवन को समयमा ग्रंथि को अपर्याप्त विकास को परिणाम हुन सक्छ वा ग्रंथि को मात्रा मा कमी संग दोस्रो पटक हुन सक्छ (गर्भावस्था, वजन घटाने, हार्मोनल विकार, आदि)। भोल्युमको कमी पनि ptosis (ग्रन्थी झिलिमिली भएको, छाला खिचिएको, र एरोलास धेरै कम भएको "छाती" सँग सम्बन्धित हुन सक्छ।
"यो कुपोषण प्रायः बिरामीले शारीरिक र मनोवैज्ञानिक रूपमा कमजोर रूपमा बुझेको हुन्छ, जसले यसलाई आफ्नो स्त्रीत्वमा आक्रमणको रूपमा अनुभव गर्दछ, जसले आत्म-विश्वासमा परिवर्तन ल्याउँछ र कहिलेकाहीँ गहिरो अस्वस्थतामा पुग्छ, जुन वास्तविक जटिलतामा पुग्न सक्छ। यसैले हस्तक्षेपले स्तनको मात्रा बढाउने प्रस्ताव गर्दछ, जुन धेरै सानो मानिन्छ, कृत्रिम अंगको प्रत्यारोपण मार्फत। »
हस्तक्षेप 18 वर्ष देखि कुनै पनि उमेर मा गर्न सकिन्छ। एक किशोर बिरामीलाई सामान्यतया शल्यक्रियाको लागि योग्य मानिने छैन। यद्यपि, यो गम्भीर हाइपोप्लासिया वा ट्युबुलर स्तन वा स्तन एजेनेसिस जस्ता पुनर्निर्माणको सन्दर्भमा सम्भव छ। यो विशुद्ध सौन्दर्य उद्देश्य स्वास्थ्य बीमा द्वारा कभर गर्न सकिदैन। साँचो स्तन एजेनेसिस (स्तन विकासको पूर्ण कमी) को केहि दुर्लभ घटनाहरूले कहिलेकाहीँ पूर्व सहमति पछि सामाजिक सुरक्षा संलग्नताको आशा गर्न सक्छ।
हाल प्रयोगमा रहेको स्तन प्रत्यारोपणमा खोल र फिलर हुन्छ। खाम सधैं सिलिकॉन इलास्टोमरबाट बनेको हुन्छ। अर्कोतर्फ, कृत्रिम अंगहरू तिनीहरूको सामग्रीमा भिन्न हुन्छन्, अर्थात्, खोल भित्रको फिलरमा। यदि फिलर कारखाना (जेल र/वा फिजियोलोजिकल सीरम) मा समावेश गरिएको थियो भने प्रत्यारोपणलाई पूर्व-भरिएको मानिन्छ। त्यसैले, विभिन्न मात्रा को दायरा निर्माता द्वारा सेट गरिएको छ। नमकीन इन्फ्लाटेड प्रत्यारोपण शल्यचिकित्सकद्वारा भरिन्छ, जसले प्रक्रियाको क्रममा प्रोस्थेसिसको मात्रालाई केही हदसम्म समायोजन गर्न सक्छ।
नयाँ जेनेरेसन प्रि-फिल्ड सिलिकन प्रत्यारोपण
हाल फ्रान्स र विश्वभरका अधिकांश कृत्रिम अंगहरू सिलिकन जेलले भरिएका छन्।
"यी प्रत्यारोपणहरू, जुन 40 वर्ष भन्दा बढी समयदेखि प्रयोगमा छन्, यो प्रकारको शल्यक्रियाको लागि हानिकारक र अत्यधिक अनुकूलनीय साबित भएको छ, किनकि तिनीहरू सामान्य स्तनको एकरूपतामा धेरै नजिक छन्। तिनीहरूले पनि महत्त्वपूर्ण परिवर्तनहरू पार गरे, विशेष गरी 1990 को दशकको अन्त्यमा, उनीहरूलाई दोष दिन सक्ने कमजोरीहरू सच्याउन। आज, फ्रान्समा उपलब्ध सबै प्रत्यारोपणहरू सटीक र कडा मापदण्डहरू पूरा गर्छन्: CE मार्किङ (युरोपियन समुदाय) + ANSM (औषधि र स्वास्थ्य उत्पादनहरूको सुरक्षाका लागि राष्ट्रिय एजेन्सी) स्वीकृति। »
तिनीहरूमा नरम सिलिकन जेल हुन्छ जसको वरिपरि वाटरप्रूफ, टिकाउ र लचिलो सिलिकॉन इलास्टोमर शेल हुन्छ जुन चिल्लो वा बनावट (रफ) हुन सक्छ। नयाँ प्रत्यारोपणहरूमा महत्त्वपूर्ण सुधारहरू, तिनीहरूलाई थप विश्वसनीयता प्रदान गर्दै, दुवै गोला र जेलमा लागू हुन्छ:
• अब धेरै बलियो पर्खाल भएका शेलहरूले जेललाई "रक्तस्राव" हुनबाट रोक्छ (जुन शेलको मुख्य स्रोत थियो) र लगाउनको लागि धेरै प्रतिरोधी हुन्छन्;
• "चिपचिपा" सिलिकन जेलहरू, जसको स्थिरता कम तरल हुन्छ, म्यान फुटेको अवस्थामा फैलिने जोखिमलाई उल्लेखनीय रूपमा कम गर्छ।
विश्वसनीयतामा यो वृद्धिको साथमा, सिलिकन इम्प्लान्टहरूको नयाँ पुस्ता पनि हाल उपलब्ध आकारहरूको विस्तृत विविधताद्वारा विशेषता छ, तिनीहरूलाई व्यक्तिगत रूपमा प्रत्येक व्यक्तिको मामलामा अनुकूलित गर्न अनुमति दिन्छ। त्यसोभए, क्लासिक राउन्ड प्रोस्थेसिसको छेउमा, "एनाटोमिकल" इम्प्लान्टहरू देखा पर्यो, पानीको थोपाको रूपमा प्रोफाइल गरिएको, कम वा कम उच्च, चौडा वा फैलिएको। आकारहरूको यो ठूलो विविधता, भोल्युमहरूको विस्तृत छनोटसँग मिलाएर, कृत्रिम अंगहरूको लगभग "व्यक्तिगत" चयनलाई अनुकूलित गर्न र बिरामीको आकारविज्ञान र व्यक्तिगत अपेक्षाहरू अनुरूप अनुकूलित गर्न अनुमति दिन्छ।
प्रत्यारोपणका अन्य प्रकारहरू
कृत्रिम अंगको गोला सधैं सिलिकॉन इलास्टोमरबाट बनेको हुन्छ, भरिने फरक हुन्छ। आजको मितिमा, फ्रान्समा सिलिकॉन जेलको दुई विकल्पहरू मात्र अनुमति दिइएको छ: शारीरिक सीरम: यो नुन पानी हो (मानव शरीरको 70% गठन)। यी कृत्रिम अंगहरू "पूर्व भरिएको" (फ्याक्ट्रीमा) वा "इन्फ्लेटेबल" (शल्यक्रियाको क्रममा सर्जनद्वारा) हुन सक्छ। तिनीहरूको तरल पदार्थ (जिलेटिनसको सट्टा) सामग्रीको कारण, तिनीहरूसँग एक अप्राकृतिक स्थिरता छ, धेरै धेरै स्पर्श, देखिने "फोल्डहरू" बनाउँछ र अक्सर अचानक र कहिलेकाहीँ प्रारम्भिक अपस्फीतिको शिकार हुन सक्छ। हाइड्रोजेल: यो 2005 मा Afssaps द्वारा अनुमोदित गरिएको नवीनतम पदार्थ हो। यो एक जलीय जेल हो जुन मुख्यतया सेलुलोज डेरिभेटिभको साथ गाढा पानीबाट बनेको हुन्छ। यो जेल, जसमा सामान्य सलाईन भन्दा बढी प्राकृतिक स्थिरता छ, झिल्ली फुटेको अवस्थामा पनि शरीर द्वारा अवशोषित हुन्छ। अन्तमा, त्यहाँ कृत्रिम अंगहरू छन् जसको सिलिकॉन खोललाई पोलीयुरेथेनले लेपित गरिएको छ, जसले खोल घटनाहरूको घटनाहरूलाई कम गर्न मद्दत गर्न सक्छ।
हस्तक्षेप अघि
यस शारीरिक सन्दर्भमा निर्भर गर्दछ, सर्जनको प्राथमिकता र बानीहरू, र बिरामीले व्यक्त गरेका इच्छाहरू, एक अपरेटिभ रणनीतिमा सहमत हुनेछन्। यसरी, दागहरूको स्थान, प्रत्यारोपणको प्रकार र आकार, साथै मांसपेशीको सम्बन्धमा तिनीहरूको स्थिति पूर्वनिर्धारित हुनेछ (तल हेर्नुहोस्)। शल्यक्रिया पूर्व रगत परीक्षण तोकिए अनुसार गरिनेछ। एनेस्थेसियोलोजिस्टले शल्यक्रिया गर्नुभन्दा ४८ घण्टा अघि परामर्शमा उपस्थित हुनेछन्। स्तनको एक्स-रे परीक्षा (म्यामोग्राफी, अल्ट्रासाउन्ड) निर्धारित गरिएको छ। शल्यक्रियाको कम्तिमा एक महिना अघि र एक महिना पछि धुम्रपान रोक्न सिफारिस गरिन्छ (सूर्ति सेवनले निको हुन ढिलो गर्न सक्छ)। शल्यक्रिया गर्नुभन्दा दस दिन अघि एस्पिरिन भएको औषधि नलिनुहोस्। तपाइँलाई सम्भवतः प्रक्रिया अघि छ घण्टाको लागि उपवास (कुनै पनि नखाने वा पिउन) सोधिनेछ।
एनेस्थेसियाको प्रकार र अस्पतालमा भर्ना गर्ने विधिहरू
एनेस्थेसियाको प्रकार: प्राय: यो एक क्लासिक सामान्य एनेस्थेसिया हो, जसको समयमा तपाईं पूर्ण रूपमा निद्रामा हुनुहुन्छ। दुर्लभ अवस्थामा, तथापि, "सचेत" एनेस्थेसिया (स्थानीय एनेस्थेसियालाई नशा ट्रान्क्विलाइजरको साथ बढाइएको) प्रयोग गर्न सकिन्छ (सर्जन र एनेस्थेसियोलोजिस्टसँग सहमतिमा)। अस्पतालमा भर्ना हुने मोडहरू: हस्तक्षेपका लागि सामान्यतया एक दिनको अस्पतालमा भर्ना हुनु आवश्यक हुन्छ। त्यसपछि बिहान (वा कहिलेकाहीं अघिल्लो दिन) प्रवेश गरिन्छ र अर्को दिन बाहिर निस्कन अनुमति दिइन्छ। यद्यपि, केहि अवस्थामा, हस्तक्षेप "बाह्य रोगी आधारमा" प्रदर्शन गर्न सकिन्छ, अर्थात्, धेरै घण्टाको अवलोकन पछि एकै दिन प्रस्थानको साथ।
हस्तक्षेप
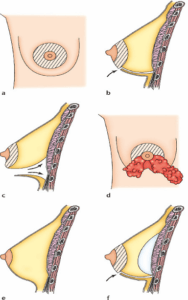
प्रत्येक शल्यचिकित्सकले आफ्नै प्रविधि प्रयोग गर्दछ र उत्कृष्ट नतिजाहरू प्राप्त गर्नका लागि प्रत्येक व्यक्तिगत मामलामा यसलाई अनुकूलन गर्दछ। यद्यपि, हामी सामान्य आधारभूत सिद्धान्तहरू राख्न सक्छौं: छाला चीराहरू: त्यहाँ धेरै सम्भावित "दृष्टिकोणहरू" छन्:
• एरोला परिधिको तल्लो खण्डमा चीरा वा तलबाट निप्पल वरिपरि तेर्सो प्वाल (१ र २);
• काखमा, पाखुरा मुनि एक चीरा सहित एक्सिलरी (३);
• स्तन मुनि स्थित खाली मा एक चीरा संग submammary पथ (4)। यी चीराहरूको मार्ग स्पष्ट रूपमा भविष्यका दागहरूको स्थानसँग मेल खान्छ, जुन जंक्शनहरूमा वा प्राकृतिक तहहरूमा लुकाइनेछ।
प्रोस्थेसिसको स्थान
चीराहरू पार गर्दै, प्रत्यारोपणहरू त्यसपछि सिर्जना गरिएको जेबहरूमा सम्मिलित गर्न सकिन्छ। दुई पदहरू सम्भव छन्:
• प्रिमस्कुलर, जसमा प्रोस्थेसेसहरू सिधै ग्रन्थीको पछाडि, पेक्टोरल मांसपेशीहरूको अगाडि अवस्थित हुन्छन्;
• रेट्रोमस्कुलर, जसमा प्रोस्थेसेसहरू पेक्टोरल मांसपेशीहरूको पछाडि गहिरो स्थित हुन्छन्।
यी दुई साइटहरू बीचको छनोट, तिनीहरूका सम्बन्धित फाइदाहरू र हानिहरू, तपाईंको सर्जनसँग छलफल गर्नुपर्छ। पूरक कार्यहरू संयोजनको अवस्थामा (स्तन प्रलाप्स, कम एरोलास) हामीले देखेका छौं कि स्तनको छालालाई उठाउनको लागि यसलाई कम गर्न वांछनीय हुन सक्छ ("मास्टोपेक्सी")। यो छाला रिसेक्सनले ठूला दागहरू (एरोला ± ठाडो रूपमा) को परिणाम दिन्छ। नालीहरू र ड्रेसिङहरू सर्जनको बानीमा निर्भर गर्दै, सानो नाली राख्न सकिन्छ। यो यन्त्र प्रोस्थेसिस वरिपरि जम्मा हुन सक्ने रगत बाहिर निकाल्न डिजाइन गरिएको हो। अपरेशनको अन्त्यमा, लोचदार पट्टीको साथ "मोडलिंग" पट्टी लगाइन्छ। शल्यचिकित्सक, दृष्टिकोण र थप प्रक्रियाहरूसँग सम्भावित आवश्यकताको आधारमा, प्रक्रिया एक घण्टादेखि दुई र आधा घण्टासम्म रहन सक्छ।
हस्तक्षेप पछि: परिचालन अवलोकन
पोस्टअपरेटिभ कोर्स कहिलेकाहीँ पहिलो केही दिनहरूमा पीडादायी हुन सक्छ, विशेष गरी ठूलो मात्रामा प्रत्यारोपणको साथ र विशेष गरी मांसपेशिहरु पछाडि राख्दा। दुखाइको तीव्रतामा अनुकूलित दुखाइको औषधि धेरै दिनको लागि निर्धारित गरिनेछ। सबै भन्दा राम्रो, रोगी तनाव को एक बलियो भावना महसुस हुनेछ। प्रारम्भिक चरणहरूमा सूजन (सुन्न), एकाइमोसिस (चोट), र हात उठाउन कठिनाई सामान्य छन्। पहिलो पट्टी केहि दिन पछि हटाइन्छ। त्यसपछि यो एक हल्का पट्टी संग प्रतिस्थापित छ। त्यसपछि केहि हप्ताको लागि, दिन र रात ब्रा लगाउन सिफारिस गर्न सकिन्छ। अधिकतर अवस्थामा, सिवनहरू आन्तरिक र अवशोषित हुन्छन्। अन्यथा, तिनीहरू केही दिन पछि मेटिनेछन्। रिकभरीलाई पाँच देखि दस दिनको लागि गतिविधिहरूमा ब्रेकको साथ परिकल्पना गर्नुपर्छ। खेलकुद गतिविधि सुचारु गर्न एक देखि दुई महिना पर्खनु उचित हुन्छ।
परिणाम
अन्तिम परिणाम मूल्याङ्कन गर्न, दुई देखि तीन महिनाको अवधि आवश्यक छ। यो स्तनलाई लचिलोपन पुन: प्राप्त गर्न र कृत्रिम अंगहरूलाई स्थिर गर्नको लागि आवश्यक समय हो।
"अपरेसनले छातीको मात्रा र आकार सुधार गर्न अनुमति दियो। दागहरू सामान्यतया धेरै अस्पष्ट हुन्छन्। स्तनको मात्रामा वृद्धिले समग्र सिल्हूटलाई असर गर्छ, कपडाहरूमा बढी स्वतन्त्रता प्रदान गर्दछ। यी शारीरिक सुधारहरु को अतिरिक्त, पूर्ण र सम्पूर्ण स्त्रीत्व को पुनर्स्थापना अक्सर एक मनोवैज्ञानिक स्तर मा एक धेरै लाभकारी प्रभाव छ। »
यस कार्यको लक्ष्य सुधार हो, पूर्णता होइन। यदि तपाईंको इच्छाहरू यथार्थवादी छन् भने, नतिजाले तपाईंलाई धेरै खुसी पार्नु पर्छ। नतिजाको स्थिरता प्रोस्थेसिसको उमेर जस्तोसुकै भए पनि (तल हेर्नुहोस्) र महत्त्वपूर्ण तौल भिन्नता बाहेक, स्तनको मात्रा दीर्घकालीन रूपमा स्थिर रहनेछ। यद्यपि, स्तनको आकार र "होल्डिङ" को सन्दर्भमा, "बढाइएको" स्तनलाई प्राकृतिक स्तन जस्तै, उमेर र छाला समर्थनको गुणस्तरको आधारमा विभिन्न दरहरूमा गुरुत्वाकर्षण र बुढेसकालको प्रभावहरूको अधीनमा हुनेछ। साथै स्तन को मात्रा। प्रत्यारोपण।
नतिजाका बेफाइदाहरू
कहिलेकाहीँ केही दोषहरू हुन सक्छ:
• अवशिष्ट भोल्युम असिमेट्री, विभिन्न साइजका प्रत्यारोपणहरूको बावजुद अपूर्ण रूपमा सुधारिएको; • अपर्याप्त लचिलोपन र गतिशीलताको साथ धेरै कठोरता (विशेष गरी ठूला प्रत्यारोपणको साथ);
• केही हदसम्म कृत्रिम उपस्थिति, विशेष गरी धेरै पातलो रोगीहरूमा, कृत्रिम अंगको छेउको अत्यधिक दृश्यताको साथ, विशेष गरी माथिल्लो भागमा;
• प्रत्यारोपणको स्पर्शको लागि संवेदनशीलता सधैं सम्भव छ, विशेष गरी टिस्यु कभरको सानो मोटाई (छाला + फ्याट + आइरन) ले प्रोस्थेसिस (विशेष गरी ठूला प्रत्यारोपणहरूसँग) ढाक्ने।
• स्तन ptosis मा वृद्धि हुन सक्छ, विशेष गरी जब ठूलो प्रत्यारोपण प्रयोग गर्दा। असन्तुष्टिको अवस्थामा, यी केही कमजोरीहरू केही महिना पछि सर्जिकल सुधारद्वारा सुधार गर्न सकिन्छ।
अन्य प्रश्नहरू
गर्भावस्था/स्तनपान
स्तन कृत्रिम अंगहरू स्थापना गरेपछि, बिरामी वा बच्चालाई कुनै खतरा बिना गर्भावस्था सम्भव छ, तर यो हस्तक्षेप पछि कम्तिमा छ महिना पर्खन सिफारिस गरिन्छ। स्तनपानको लागि, यो पनि खतरनाक छैन र धेरै अवस्थामा सम्भव छ।
Autoimmune रोगहरु
यस विषयमा ठूलो मात्रामा गरिएका धेरै धेरै अन्तर्राष्ट्रिय वैज्ञानिक कागजातहरूले सर्वसम्मतिले देखाएको छ कि प्रत्यारोपण (विशेष गरी सिलिकनहरू) भएका बिरामीहरूमा यस प्रकारको दुर्लभ रोगको जोखिम सामान्य महिला जनसंख्या भन्दा बढी छैन।
दाँत र क्यान्सर
- हालसालै सम्म, विज्ञानको राज्यले सुझाव दियो कि सिलिकॉन सहित स्तन प्रोस्थेसिसको प्रत्यारोपणले स्तन क्यान्सरको जोखिम बढाउँदैन। यो वास्तवमा अझै पनि स्तन क्यान्सर को सबै भन्दा सामान्य प्रकार को मामला हो (एडेनोकार्सिनोमा, जो एक स्तन प्रोस्थेसिस संग घटनाहरु मा वृद्धि छैन।
यद्यपि, प्रत्यारोपण पछि क्यान्सर स्क्रिनिङको सन्दर्भमा, विशेष गरी पेरिप्रोस्थेटिक म्यान वा सिलिकनोमाको मामलामा, क्लिनिकल जाँच र पल्पेशन बिग्रन सक्छ। त्यसैगरी, प्रत्यारोपणको उपस्थितिले म्यामोग्रामको स्क्रिनिङको प्रदर्शन र व्याख्यामा हस्तक्षेप गर्न सक्छ, जुन नियमित रूपमा गर्नुपर्छ। तसर्थ, तपाईंले सधैं स्तन प्रत्यारोपण गरेको संकेत गर्नुपर्छ। यसरी, केसको आधारमा, केहि विशेष रेडियोलॉजिकल प्रविधिहरू (विशिष्ट अनुमानहरू, डिजिटल छविहरू, अल्ट्रासाउन्ड, एमआरआई, आदि) प्रयोग गर्न सकिन्छ। थप रूपमा, स्तन क्यान्सरको सम्बन्धमा नैदानिक शङ्काको मामलामा, एक सचेत हुनुपर्दछ कि कृत्रिम अंगहरूको उपस्थितिले निदान निश्चितता प्राप्त गर्न थप आक्रामक परीक्षा आवश्यक पर्दछ।
– स्तन प्रत्यारोपण (ALCL-AIM) सँग सम्बन्धित एनाप्लास्टिक लार्ज सेल लिम्फोमा (ALCL) एक असाधारण क्लिनिकल रूप हो जुन हालै व्यक्तिगत गरिएको छ। यो निकाय मात्र प्रमाणित क्लिनिकल संकेतहरू (पुनरावर्ती पेरिप्रोस्थेटिक फ्युजन, स्तन रातोपन, स्तन विस्तार, स्पष्ट मास) को मामला मा खोजी गर्नुपर्छ। त्यसपछि घावको प्रकृति स्पष्ट गर्न सही सेनोलोजिकल मूल्याङ्कन सञ्चालन गर्न आवश्यक छ। लगभग ९०% केसहरूमा, यो अवस्थाको धेरै राम्रो निदान हुन्छ र सामान्यतया उपयुक्त सर्जिकल उपचारले निको हुन्छ, प्रोस्थेसिस र पेरिप्रोस्थेटिक क्याप्सुल (कुल र कुल क्याप्सुलेक्टमी) को संयोजन गरेर। लगभग 90% केसहरूमा, रोगविज्ञान अधिक गम्भीर छ र लिम्फोमाको उपचारमा विशेषज्ञ टोलीमा केमोथेरापी र/वा विकिरण थेरापीको साथ उपचार आवश्यक छ।
प्रत्यारोपण सेवा जीवन
यदि हामीले देख्न सक्छौं कि केही रोगीहरूले कुनै ठूलो परिवर्तन बिना धेरै दशकसम्म आफ्नो प्रत्यारोपण राख्छन्, स्तन कृत्रिम अंगको स्थानलाई "जीवनको लागि" निश्चित चीजको रूपमा लिनु हुँदैन। तसर्थ, प्रत्यारोपण भएको बिरामीले सकारात्मक प्रभाव कायम राख्न एक दिन आफ्नो कृत्रिम अंग प्रतिस्थापन गर्नुपर्ने अपेक्षा गर्न सक्छ। इम्प्लान्टहरू, जुनसुकै भए पनि, अनिश्चित कालको आयु हुन्छ जुन सही रूपमा अनुमान गर्न सकिँदैन किनभने यो परिवर्तनशील दरमा पहिरनको घटनामा निर्भर गर्दछ। त्यसकारण, प्रत्यारोपणको सेवा जीवनको ग्यारेन्टी हुन सक्दैन। यद्यपि, यो ध्यान दिनुपर्छ कि नयाँ पुस्ता प्रत्यारोपणहरूले बल र विश्वसनीयताको सन्दर्भमा महत्त्वपूर्ण प्रगति गरेको छ। दशौं वर्ष देखि, स्थिरता को परिमार्जन देखा पर्दा प्रोस्थेसिस परिवर्तन गर्ने प्रश्न उठाउन आवश्यक हुनेछ।
अवलोकन
तपाईको शल्यचिकित्सकद्वारा आदेश दिएका परीक्षाहरू धेरै हप्तासम्म र त्यसपछि प्रत्यारोपण पछि महिनौंसम्म पालना गर्नु धेरै महत्त्वपूर्ण छ। पछि, प्रत्यारोपणको उपस्थितिले नियमित चिकित्सा पर्यवेक्षण (स्त्री रोग सम्बन्धी पर्यवेक्षण र स्तन क्यान्सर स्क्रिनिङ) बाट छुट दिदैन, यद्यपि यो पर्यवेक्षणसँग सम्बन्धित थप परीक्षाहरू आवश्यक पर्दैन। यद्यपि, विभिन्न डाक्टरहरूलाई थाहा दिनु महत्त्वपूर्ण छ कि तपाईंसँग स्तन कृत्रिम अंगहरू छन्। प्रत्यारोपणको बारेमा प्लास्टिक सर्जनसँग प्रत्येक दुई-तीन वर्षमा परामर्श सिफारिस गरिन्छ, तर यो फलो-अप बाहेक, एक वा दुवै स्तनको परिमार्जन पत्ता लाग्ने बित्तिकै यो आउनु र परामर्श गर्नु महत्त्वपूर्ण छ। वा गम्भीर चोट पछि।
सम्भावित जटिलताहरू
कृत्रिम अंगको साथ स्तन वृद्धि, यद्यपि विशुद्ध सौन्दर्य कारणहरूका लागि गरिन्छ, यद्यपि एक वास्तविक शल्यक्रिया प्रक्रिया हो जुन कुनै पनि चिकित्सा प्रक्रियासँग सम्बन्धित जोखिमहरूसँग आउँछ, चाहे तिनीहरू जतिसुकै न्यूनतम किन नहोस्। एनेस्थेसियासँग सम्बन्धित जटिलताहरू र शल्यक्रियासँग सम्बन्धित जटिलताहरू बीचको भिन्नता हुनुपर्छ: एनेस्थेसियाको सन्दर्भमा, अनिवार्य पूर्व शल्यक्रिया परामर्शको समयमा, एनेस्थेसियोलोजिस्ट आफैले रोगीलाई एनेस्थेटिक जोखिमहरूको बारेमा जानकारी दिन्छ। तपाईलाई थाहा हुनुपर्दछ कि एनेस्थेसिया, यो जे होस्, शरीरमा प्रतिक्रियाहरू निम्त्याउँछ जुन कहिलेकाहीँ अप्रत्याशित हुन्छ र कम वा कम सजिलै नियन्त्रण हुन्छ। जे होस्, एक सक्षम एनेस्थेसियोलोजिस्ट-पुनरुत्थानकर्ताको सहयोगमा एक साँच्चै सर्जिकल सन्दर्भमा काम गर्दै, जोखिमहरू सांख्यिकीय रूपमा धेरै कम भयो। यो वास्तवमै ध्यानमा राख्नु पर्छ कि प्रविधि, एनेस्थेटिक्स, र निगरानी विधिहरूले विगत तीस वर्षहरूमा उत्कृष्ट प्रगति गरेको छ, इष्टतम सुरक्षा प्रदान गर्दै, विशेष गरी जब हस्तक्षेप आपतकालीन कोठा बाहिर र स्वस्थ व्यक्तिमा गरिन्छ; सर्जिकल इशाराको लागि, यस प्रकारको हस्तक्षेपमा प्रशिक्षित योग्य र सक्षम प्लास्टिक सर्जन छनोट गरेर, तपाईंले यी जोखिमहरूलाई सकेसम्म सीमित गर्नुहुन्छ, तर तिनीहरूलाई पूर्ण रूपमा हटाउनुहुन्न। अभ्यासमा, नियमहरू भित्र गरिएको स्तन वृद्धि अपरेशनहरूको विशाल बहुमत बिना समस्याहरू जान्छ, पोस्टअपरेटिभ कोर्स सरल छ, र रोगीहरू तिनीहरूको नतिजाहरूसँग पूर्ण रूपमा सन्तुष्ट छन्। यद्यपि, कहिलेकाहीँ हस्तक्षेपको समयमा जटिलताहरू हुन सक्छ, जसमध्ये केही स्तन शल्यक्रियासँग सम्बन्धित छन्, र अरूहरू विशेष गरी प्रत्यारोपणसँग छन्:
स्तन शल्यक्रियामा निहित जटिलताहरू
• उत्सर्जन, संक्रमण-हेमेटोमा: प्रोस्थेसिसको वरिपरि रगत जम्मा हुनु प्रारम्भिक जटिलता हो जुन पहिलो घण्टामा हुन सक्छ। यदि यो महत्त्वपूर्ण छ भने, त्यसपछि रगत खाली गर्न र यसको उत्पत्ति भएको ठाउँमा रक्तस्राव रोक्न अपरेटिङ कोठामा फर्कनु राम्रो हुन्छ;
- सेरस फ्युजन: प्रोस्थेसिसको वरिपरि लिम्फेटिक तरल पदार्थ जम्मा हुनु एकदम सामान्य घटना हो, जसमा प्रायः महत्त्वपूर्ण सूजन हुन्छ। यसले स्तनको मात्रामा अस्थायी वृद्धिमा मात्र परिणाम दिन्छ। सहज र बिस्तारै गायब हुन्छ;
- संक्रमण: यस प्रकारको शल्यक्रिया पछि दुर्लभ। यसलाई एन्टिबायोटिक थेरापीले मात्र समाधान गर्न सकिँदैन र त्यसपछि धेरै महिनासम्म इम्प्लान्ट निकाल्न र हटाउन सर्जिकल संशोधन आवश्यक हुन्छ (जोखिम बिना नै नयाँ प्रोस्थेसिस स्थापना गर्न आवश्यक समय)। संक्रमणको तीन अन्य विशिष्ट रूपहरू पनि उल्लेख गर्न सकिन्छ:
- ढिलो "शान्त" संक्रमण: यो केहि लक्षणहरु संग एक संक्रमण हो र परीक्षा मा कुनै स्पष्ट अभिव्यक्ति, कहिलेकाहीं प्रत्यारोपण पछि धेरै वर्ष हुन सक्छ;
- microabscesses: प्राय: सिवनको साइटमा विकास हुन्छ र दोषी थ्रेड र स्थानीय उपचार पछि छिटो समाधान हुन्छ;
- Staphylococcal विषाक्त झटका: यो गम्भीर सामान्यीकृत संक्रामक सिन्ड्रोमको अत्यन्त दुर्लभ केसहरू रिपोर्ट गरिएको छ।
• स्थानीयकृत अपर्याप्त रगत आपूर्तिको कारणले अपर्याप्त टिश्यु अक्सिजनको परिणामको रूपमा छालाको नेक्रोसिस हुन्छ, जुन बिरामीमा अत्यधिक परिश्रम, हेमेटोमा, संक्रमण, वा भारी धुम्रपानले योगदान गर्न सक्छ। यो एक धेरै दुर्लभ तर खतरनाक जटिलता हो, किनकि चरम अवस्थामा यसले कृत्रिम अंगको स्थानीय एक्सपोजर निम्त्याउन सक्छ, विशेष गरी सिनको विचलनको कारण। संशोधन शल्यक्रिया अक्सर आवश्यक हुन्छ, कहिलेकाहीँ इम्प्लान्टको अस्थायी हटाउन आवश्यक हुन्छ।
• निको पार्ने विसंगतिहरू निको पार्ने प्रक्रियामा बरु अनियमित घटनाहरू समावेश हुन्छन्, कहिलेकाहीँ यस्तो हुन्छ कि लामो अवधिमा दागहरू अपेक्षित रूपमा अदृश्य हुँदैनन्, जसले त्यसपछि विभिन्न पक्षहरू लिन सक्छ: फैलिएको, रिट्र्याटाइल, सोल्डर, हाइपर- वा हाइपोपिग्मेन्ट, हाइपरट्रोफिक। (सुन्निएको) वा विशेष रूपमा केलोइड।
• संवेदनशीलता परिवर्तन गर्दै। तिनीहरू पहिलो महिनामा बारम्बार हुन्छन्, तर प्रायः रिग्रेस हुन्छन्। यद्यपि, दुर्लभ अवस्थामा, केही हदसम्म डिसेस्थेसिया (छोउन वा बढेको संवेदनशीलता) जारी रहन सक्छ, विशेष गरी एरोला र निप्पल क्षेत्रमा। • ग्यालेक्टोरिया/मिल्क फ्युजन अस्पष्टीकरण पोस्टपोरेटिभ हार्मोनल उत्तेजनाको धेरै दुर्लभ घटनाहरू रिपोर्ट गरिएको छ जसको परिणामस्वरूप दूधको प्रवाह ("गैलेक्टोरिया") प्रोस्थेसिस वरिपरि कहिलेकाहीं तरल पदार्थको साथमा रिपोर्ट गरिएको छ।
• न्यूमोथोराक्स दुर्लभ, विशेष उपचार आवश्यक छ।
प्रत्यारोपण संग सम्बन्धित जोखिम
• "तह" को गठन वा "लहर" को उपस्थितिप्रत्यारोपण लचिलो भएकाले, यो सम्भव छ कि तिनीहरूको शेलमा चाउरी पर्न सक्छ, र यी तहहरू महसुस गर्न सकिन्छ वा छाला मुनि निश्चित स्थानहरूमा देख्न सकिन्छ, छालहरूको छाप दिन्छ। यो घटना दुबला रोगीहरूमा सबैभन्दा सामान्य छ र लिपोमोडेलिंगको साथ उपचार गर्न सकिन्छ, जसमा प्रत्यारोपण "मास्क" गर्न स्तनको छालाको मुनि बोसोको पातलो तह लागू हुन्छ।
•"गोलहरू
विदेशी शरीरको उपस्थितिमा मानव शरीरको शारीरिक, सामान्य र स्थायी प्रतिक्रिया भनेको इम्प्लान्टको वरिपरि वायुरोधी झिल्ली बनाएर यसलाई वरपरका तन्तुहरूबाट अलग गर्नु हो र यसलाई "पेरिप्रोस्थेटिक क्याप्सूल" भनिन्छ। सामान्यतया, यो खोल पातलो, लचिलो र अस्पष्ट हुन्छ, तर यस्तो हुन्छ कि प्रतिक्रिया तीव्र हुन्छ र क्याप्सुल गाढा हुन्छ, रेशादार हुन्छ र फिर्ता लिन्छ, इम्प्लान्ट निचोमा, त्यसपछि "शेल" भनिन्छ। घटनाको तीव्रतामा निर्भर गर्दै, यसले निम्त्याउन सक्छ: स्तनको एक साधारण कठोरता, कहिलेकाहीँ एक कष्टप्रद संकुचन, प्रोस्थेसिसको ग्लोबुलाइजेशनको साथ देखिने विकृति पनि, जसले कडा, पीडादायी, कम वा कममा चरम डिग्री निम्त्याउँछ। विलक्षण क्षेत्र। यो रिट्र्याक्टाइल फाइब्रोसिस कहिलेकाहीँ हेमेटोमा वा संक्रमणको लागि माध्यमिक हुन्छ, तर धेरै जसो अवस्थाहरूमा अनियमित जैविक प्रतिक्रियाहरूको परिणामको रूपमा यसको घटना अप्रत्याशित रहन्छ।
हालैका वर्षहरूमा, सर्जिकल प्रविधिको सन्दर्भमा ठूलो प्रगति भएको छ, तर सबै भन्दा माथि इम्प्लान्टको डिजाइन र निर्माणमा, जसको परिणाम दर र इन्डेन्टेसनको तीव्रतामा धेरै उल्लेखनीय कमी आएको छ। आवश्यक भएमा, क्याप्सुल ("क्याप्सुलोटोमी") काटेर पुन: सञ्चालनले यस्तो संकुचनलाई सुधार गर्न सक्छ।
• फुट्ने हामीले देखेका छौं कि प्रत्यारोपण स्थायी मान्न सकिँदैन। तसर्थ, समय संग, त्यहाँ खोल को जकड़न को हानि हुन सक्छ। यो साधारण porosity, pinholes, microcracks, वा वास्तविक प्वाल पनि हुन सक्छ। धेरै दुर्लभ अवस्थामा, यो गम्भीर आघात वा आकस्मिक पंचरको परिणाम हुन सक्छ र, प्रायः, वृद्धावस्थाको कारण पर्खालको प्रगतिशील पहिरनको परिणाम। सबै अवस्थामा, यसले प्रोस्थेसिस फिलिंग उत्पादनको सम्भावित नतिजा निम्त्याउँछ, यस सामग्रीको प्रकृतिमा निर्भर गर्दै विभिन्न परिणामहरू:
- नमकीन वा पुन: मिलाउन मिल्ने हाइड्रोजेलको साथ, आंशिक वा पूर्ण अपस्फीति, द्रुत वा द्रुत अपस्फीति अवलोकन गरिन्छ;
- सिलिकन जेल (अशोषनीय) संग, यो झिल्ली भित्र रहन्छ जसले कृत्रिम अंगलाई अलग गर्दछ। यसले त्यसपछि हलको उपस्थितिमा योगदान पुर्याउन सक्छ, तर यो नतिजा बिना नै रहन सक्छ र पूर्णतया ध्यान नदिई जान सक्छ। यद्यपि, केहि अवस्थामा, जुन धेरै दुर्लभ भएको छ (विशेष गरी, आधुनिक जेलको राम्रो "आसंजन" को कारण), एकले वरपरका ऊतकहरूमा जेलको क्रमिक प्रवेश अवलोकन गर्न सक्छ। प्रोस्थेसिस फुट्दा प्रायः प्रत्यारोपण प्रतिस्थापन गर्न हस्तक्षेप चाहिन्छ।
• अनुचित स्थिति, गलत अलाइनमेन्ट अनुचित स्थिति वा प्रत्यारोपणको माध्यमिक गलत अलाइनमेन्ट, जसले स्तनको आकारलाई असर गर्छ, कहिलेकाहीँ सर्जिकल सुधारलाई उचित ठहराउन सक्छ।
• परिक्रमा एक "शरीर" कृत्रिम अंगको परिक्रमा व्यवहारमा अपेक्षाकृत दुर्लभ भए तापनि, यो सैद्धान्तिक रूपमा सम्भव छ र यसले सौंदर्य परिणामलाई असर गर्न सक्छ।
• छातीको पर्खालको विकृति। दुर्लभ अवस्थामा, लामो समयको लागि ठाउँमा छोडिएको रेशायुक्त शेल प्रोस्थेसेसहरूले तन्तुहरूमा "छाप" गर्न सक्छ, जसले छातीको पर्खालको विकृति छोड्छ जुन हटाइएपछि सच्याउन गाह्रो हुन्छ।
• ढिलो पेरिप्रोस्थेटिक सेरोमा। धेरै दुर्लभ अवस्थामा, एक ढिलो बहाव प्रोस्थेसिस वरिपरि बन्न सक्छ। यस्तो ढिलो बहाव, विशेष गरी यदि यो स्तन ग्रंथि को अन्य क्लिनिकल विसंगतिहरु संग सम्बन्धित छ भने, एक सेनोलोजिस्ट रेडियोलोजिस्ट द्वारा एक सेनोलोजिकल मूल्याङ्कन आवश्यक छ। आधारभूत मूल्याङ्कनमा इफ्युजन पंचरको साथ अल्ट्रासाउन्ड समावेश हुनेछ। यसरी ल्याइएको तरल लिम्फोमा कोशिकाहरूको खोजीसँगै अनुसन्धानको विषय हुनेछ। डिजिटल म्यामोग्राफी र/वा एमआरआई पहिलो फाइब्रस पेरिप्रोस्थेसिस परीक्षा (क्याप्सुलेक्टोमी) को नतिजाको आधारमा आवश्यक हुन सक्छ जुन बायोप्सीलाई अत्यन्तै दुर्लभ स्तन प्रत्यारोपण-सम्बद्ध एनाप्लास्टिक लार्ज सेल लिम्फोमा (ALCL-AIM) खोज्न अनुमति दिन्छ।
जवाफ छाड्नुस्